カテゴリー: 医学
赤ちゃんの熱中症

-
超いいね!
風呂場での熱中症は怖い
血管が収縮するメカニズムについて(2)
さてもう少し詳しく見てみましょう。血管収縮の情報伝達物質が平滑筋細胞の受容体に結合すると、Gqタンパク質の活性化と脱分極が生じます。脱分極が生じると電位依存性のCaチャネルが開きます。細胞の内外には電位差があります。通常細胞内は-80mV程度の分極状態に保たれています。Ca2+イオンが細胞内に入ると、細胞内の電位がプラスになります。これを脱分極状態といいます。L型Caチャネルは細胞内の電位が高くなると開き、Ca2+が細胞内に入ります。
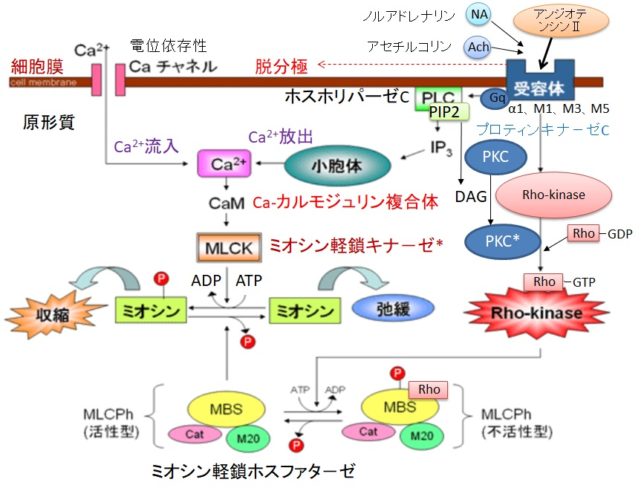
Gqタンパク質はGタンパク質(グアニンヌクレオチド結合タンパク質)の1つです。Gタンパク質は、Gs、Gi、Go、Gq、Gt、Golfの6種類があります。Gsはアデニル酸シクラーゼを促進、Giはアデニル酸シクラーゼを抑制します。Goは神経組織に多く発現しています。GqはホスホリパーゼCβを活性化し、GtとGolfはそれぞれ視細胞(網膜)と臭細胞のシグナル伝達系に重要な役割を果たしています。Gタンパク質はα、β、γの3つのサブユニットからなる三量体です。αサブユニットにはGDPが結合しています。受容体に伝達物質が結合すると、Gタンパク質は、GDPがリン酸化されてGTPとなり、αサブユニットーGTPがβγサブユニットから切り離されます。Gqタンパク質のαサブユニットーGTPはホスホリパーゼCを活性化します。αサブユニットに含まれるGTPア-ゼの働きにより、αサブユニットーGTPはαサブユニットーGDPとなり、βγサブユニットに結合して元のGqタンパク質に戻ります。
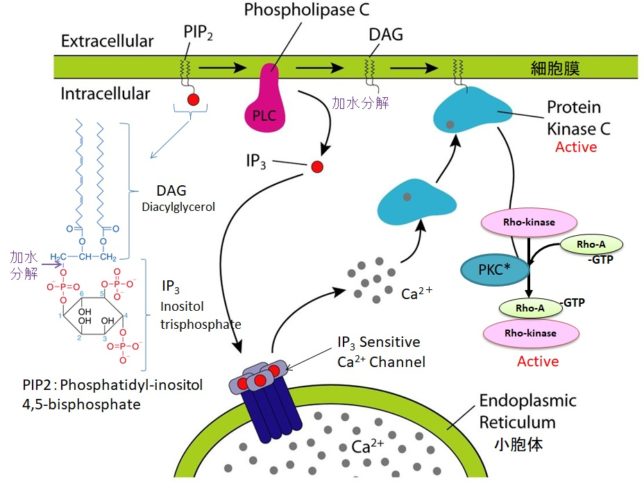
ホスホリパーゼC(PLC=PhosphoLipase C)は、リン酸エステル基の直前でリン脂質を切断する酵素です。細胞膜にはPIP2(ホスファチジルイノシトール4,5-ビスリン酸)という脂質があります。先ほど述べたようにPLCはGqタンパク質を介して活性化します。活性化したPLCは、PIP2のホスホジエステル結合を加水分解し、DAG(ジアシルグリセロール)とIP3(イノシトール1,4,5-トリスリン酸)を発生させます。DAGは脂質なので細胞膜にとどまります。
IP3は細胞質ゾルを介して拡散し、筋小胞体 (ER) にあるイノシトール・トリスリン酸受容体チャネルに結合します。筋小胞体はCaの貯蔵庫になっており、筋小胞体からCa2+が細胞質ゾル内に放出されます。放出されたCa²⁺は、同じく筋小胞体上にあるリアノジン受容体(RyR)に結合し、さらにCa²⁺の放出を引き起こします。
DAGはCaと共にプロテインキナーゼC(PKC=Protein kinaseC)を活性化します。プロテインキナーゼCはその他のタンパク質分子をリン酸化し、細胞活性を変化させる酵素です。活性化PKCは
Rhoキナ-ゼ + Rho-GDP + Pi → Rhoキナ-ゼーRho-GTP(活性化状態)
によって、Rhoキナ-ゼを活性化します。
キナーゼはATPのリン酸基をアミノ酸残基にあるOH基に移動させ、共有結合させます。活性化Rhoキナ-ゼはミオシン軽鎖ホスファタ-ゼにATPのリン酸を付加して不活性化するので、血管の収縮状態が維持されます。キナーゼがリン酸化するアミノ酸の99%以上はセリンとスレオニンですが、チロシンのリン酸化は生物学的に重要です。
酵素は他の酵素によって活性化されて生体反応を促進します。多くの場合リン酸を付けたり外したりすることで酵素の活性化を制御しています。私たちの知らないところで、私たちの身体は驚異的な生体反応のネットワ-クを保っています。精緻な生体反応のメカニズムを知れば知るほど、健康に対して感謝の念が湧いてきます。
血管が収縮するメカニズムについて(1)
風邪を引くと体温が上がります。多くの人は漠然と免疫細胞がウイルスを攻撃するから発熱すると考えています。正確には免疫系が体温を高く設定するためにウイルスが弱まり、免疫細胞の攻撃を受けて分解します。ウイルスは平熱の体温のとき自分の酵素反応が最も早く進行するので、体温が上がると活動が弱まるのだと考えられます。
私たちは体温を上げるのに毛細血管を細く収縮させます。毛細血管を収縮させると血流が低下して放熱が抑制されて体温が上がります。血管の内側は内皮細胞で覆われており、その外側に平滑筋細胞があります。平滑筋細胞が収縮すると血管が細くなります。血圧をあげるときにも血管を収縮させます。横紋筋は随意的に動かせますが、平滑筋は随意的に動かせません。横紋筋の収縮制御機構は解明されていますが、平滑筋の収縮制御機構は複雑でまだ解明されていない部分もあります。血管の収縮には1分以内、1時間以内、1日以内の3つの反応速度の異なる収縮があります。また血管には動脈と静脈、太いものや細いものや毛細血管によっても収縮の機構は異なります。ここでは数時間で収縮する静脈の毛細血管を想定し、その平滑筋の一般的な収縮機構について調べたことをお話したいと思います。
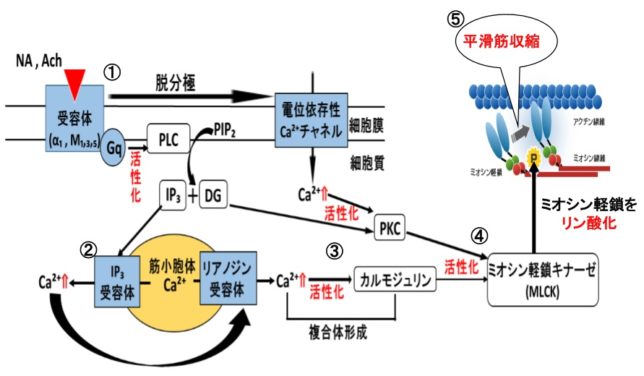
血管の内皮細胞から放出された情報伝達物質は平滑筋細胞の細胞膜にある受容体に結合すると、様々な反応が生じた結果、筋原線維のミオシン分子がリン酸化されて、アクチン分子上を滑って収縮します。血管を収縮させる情報伝達物質には、ノルアドレナリン(NA)、アセチルコリン(Ach)、アンジオテンシンⅡ(アミノ酸が8個のペプチド酵素)などがあります。NOやH2O2など血管を拡張させる物質もあります。
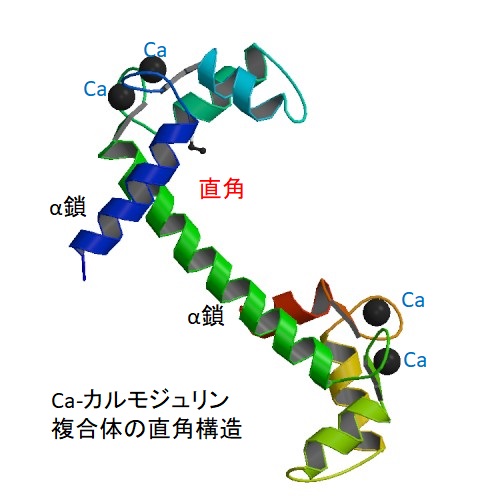
ミオシンにリン酸を付加する酵素がミオシン軽鎖キナ-ゼです。キナ-ゼというのはリン酸を付加する酵素のことです。Caとカルモジュリンの複合体がミオシン軽鎖キナ-ゼを活性化します。カルモジュリンはCaを4原子吸着すると、直角の腕のような構造をしたタンパク質になります。
結局、血管を収縮させる情報伝達物質が平滑筋細胞の受容体に結合すると、細胞内のCa濃度が上昇することで、Ca-カルモジュリン複合体の濃度が増加して、血管が収縮します。
一方、ミオシン軽鎖ホスファタ-ゼというリン酸化ミオシンからリン酸を除去する酵素があります。ミオシン軽鎖ホスファタ-ゼを不活性化すれば、血管の収縮が保たれます。具体的には、活性化したRhoキナ-ゼがミオシン軽鎖ホスファタ-ゼにRhoとリン酸を付加するとミオシン軽鎖ホスファタ-ゼが不活性化します。血管収縮過程には、活性化したRhoキナ-ゼを増やす作用があり、それによってミオシン軽鎖ホスファタ-ゼが不活性化して、リン酸化ミオシンからリン酸を除去する力が弱まり、血管の収縮が保たれます。結構ややこしいですね。
Rhoタンパク質とはRas homolog(ラス相同性)タンパク質のことで、Rasはラットの肉腫(Rat sarcoma)から見つかった低分子(21kDa)のGTP結合タンパク質の一種です。Gタンパク質と同様に不活性状態ではGDPが結合しており、シグナルを受けて活性化するとGTPとなります。相同性とは遺伝子配列が共通の祖先をもつ類似性のことです。Rhoタンパク質は転写や細胞増殖、細胞の運動性の獲得のほか、細胞死の抑制など数多くの現象に関わっています。
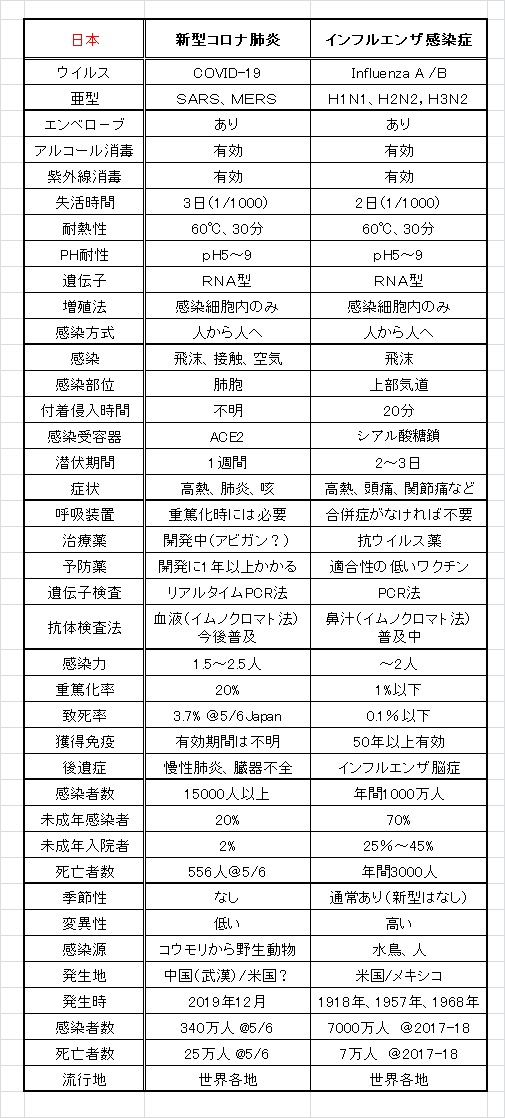
新型コロナ肺炎とインフルエンザの特徴比較
インフルエンザと新型コロナウイルスはどこが異なるのでしょうか?
インフルエンザは風邪より高熱が出て、関節痛などが生じる伝染病です。日本では毎年、新型インフルエンザが流行しており、ここ5年間は増加傾向にあります。日本のインフルエンザの感染者数は年間1000万人程度で、毎年3000人程度が死亡しています。つまり致死率は0.1%以下です。感染者の70%は未成年者であり、死亡者の殆どは免疫力の低い70歳以上の老人です。
日本の病院は1000万人のインフルエンザ患者に対応できるのだから、1.5万人の新型コロナ患者を受け入れるのはたやすいことだと考え、日本政府はコロナ感染拡大を誇張して報道させているのではないかと疑っている人がいます。しかし実際はそうではありません。
インフルエンザで入院する患者数は多い年で1万人近くになります。1週間経過後は徐々に回復して退院する人もでてくるので、ピーク時の在院者数は8000人(=9500人×0.85)程度だと推測できます。日本には感染者用の病床が12500床あるので、ピーク時の2月ごろは、毎年病床の40~65%がインフルエンザの患者さんで埋まることになります。これは決して余裕のある数字ではありません。実際は、病院数を削減しているので、高齢化社会になって増加するインフルエンザ患者を受け入れることは深刻な問題なのです。しかしインフルエンザの場合、学級閉鎖はあっても、サラリーマンに在宅勤務や主婦に外出制限をかけることはありませんでした。
社会がインフルエンザを許容しているのはいくつか理由があります。例えばインフルエンザの場合、
1) 重篤化率が1%、致死率が0.1%以下と低い。
2) 感染者の殆どが若者で、1週間程度で回復する。
3) 簡易検査薬や抗ウイルス薬があり、早期対応と症状軽減ができる。
4) 多くは季節性のもので、必ず収束する。
5) 感染後に獲得した免疫が持続するので、同じものには感染しなくなる。
6) 多くの人が免疫を獲得するので、感染が広がりにくくなる。
といった理由があるからです。インフルエンザは毎年流行するタイプが異なるので、完全に適合するワクチンが製造できません。完全に適合するワクチンを所有している人は、その新型インフルエンザウイルスを製造した人でしょう。そうなると流行は自然現象でなくなります。
それでは新型コロナ肺炎(COVID-19)はどうして社会的に許容されないのでしょうか? それは
1) 重篤化率が20%、致死率が4%以下と高い。
2)感染者の多くが高齢者や疾患保持者であり、重症化しやすい。
3)簡易検査薬や抗ウイルス薬が利用できず、早期対応と症状軽減ができない。
4)季節性がなく、潜伏期間が長く、感染が収束する保証がない。
5)感染後に獲得した免疫が持続するか不明である。
6)多くの人に免疫を獲得させられないので、感染が広がりやすい。
といった理由です。免疫の持続性が保証できれば、集団免疫獲得戦略を採用し、医者と病床数を確保できれば、社会的に許容する方向に進むかもしれません。しかし日本は医者の収入を守るために、医師数を厳しく制限しています。
現在の感染状況を見てみましょう。5月9日現在、東京都の新型コロナウイルス感染症対策サイト(https://stopcovid19.metro.tokyo.lg.jp/)によると、東京都の陽性者は4846人で、死亡者180人、退院者2152人、入院中2514人です。入院中の内訳は、軽症・中等症者2431人、重症者83人です。東京都の病床数は2000床なので、400人余りはホテルに隔離滞在していると思われます。陽性者の致死率は3.7%です。
ダイヤモンドプリンセス号の場合、3711人の乗客乗員のうち、712人が感染し、13人が死亡しました。感染率は19.2%、陽性者の致死率は1.8%でした。これは中国起因の感染で、現在東京都で感染しているウイルスは欧州起因のものだと考えられています。欧州起因のウイルスの致死率の方が2倍高いのかもしれません。
日本人がコロナ自粛から学ぶべきもの
コロナ自粛の継続は、経済的な痛手ではありますが、日本企業にとって社員の健康管理や在宅勤務を取り入れた働き方を推進する良い機会になると思います。長距離通勤は、健康とエネルギと時間の浪費でした。行政を書面処理からオンライン処理に切り替えることで感染を避け、人員を削減できます。教育機関も遠隔教育を取り入れることで幅広い受講生を獲得できるでしょう。機械の身体を得て火星に移住する必要はありません。そんなことを学ぶために受験競争をするのはバカげています。勉強してマスクの一枚も満足に配れない総理大臣になっても仕方がないのです。教育内容は、専門バカを量産する教育から、豊かな生活と健康につながる教養教育に変化するでしょう。
豊かな生活は子どもに恵まれた生活です。産科医療を改革すれば、痛みなく障害のない健康な子どもを産んで育てられ、少子化問題が解決します。遠隔ワ-クにより自然環境のよい場所で子育てすることが可能になります。在宅ワ-クが中心になれば、地域社会に関わる機会が増え、高齢者になっても健康な生活が送れます。残業後にストレス解消にお酒を飲みすぎて体を悪くすることもなくなるでしょう。会社通勤や営業移動のストレスがなくなれば、健康に暮らせるのです。健康ならインフルエンザにかかっても、重篤化しません。早く治そうとして風邪薬を飲むこともなくなります。無駄な移動を無くせば、燃料の節約になり、交通渋滞や事故が減少し、大気汚染も防げるのです。コロナ自粛が日本の社会を改善するよい契機になることを願っています。
社会はウイルス感染症をどの程度許容するべきでしょうか?
これから早急に答えを出していかなければならない難しい問題です。毎年日本では季節性のインフルエンザが流行し、多くの人が感染し、亡くなっています。しかし政府はインフルエンザの感染拡大防止のために外出自粛を要請することはありませんでした。その理由は、多くのインフルエンザの流行は自然現象であり、流行期間は集団免疫の獲得により3カ月程度で終了し、死亡者は老人が多く、社会に対する影響が限られているからです。
新型コロナ肺炎の場合、政府は7割~8割の接触削減を実現する外出自粛を要請しました。その理由は、国民の生命と生活を守るためです。具体的には
1) 新型コロナ肺炎の致死率が高く、放置すれば多くの死者が発生する。
2) 獲得免疫の持続期間が短ければ、流行が慢性化する。
3) 医療体制が崩壊すると、他疾患の患者が死亡する。
4) 長期の外出禁止政策により失業者が増大し、生活が困窮し治安が悪化する。
などの可能性があり、国民の生命と生活に与える影響が大きいからです。特に糖尿病や高血圧症や心疾患や腎疾患を有する人が新型ウイルスに感染すると重篤化します。
今後このような新型ウイルス感染症が発生するたびに国民の生命と生活が打撃を受けることになるでしょう。この問題が困難なのは、生命を守れば、生活が守れないというジレンマがあるからです。私たちはウイルス感染の拡大を早期に検出分析し、どの程度行動制限をかけるか、どの程度生活補償をするかを迅速に判断できる透明な体制を整えなければなりません。医療介護、小売り、清掃、配達員などの社会基盤維持に不可欠な労働者の生活健康保障も重要です。健康弱者の保護、健康格差の是正にも取り組むべきでしょう。
地震や津波などの自然災害とウイルス感染の流行が重なったら、避難や復興のために人が集まることで感染が拡大してしまします。こうした緊急事態に備え、対処していくことも課題になります。例えば隔離病床に使用できるホテル設計や遠隔医療は重要です。これからの日本の成功は、防災需要で経済を活性化させる仕組みづくりにかかっています。
新型コロナウイルスについて
日本政府は、4月7日に新型コロナウイルスの感染拡大を受け、改正新型インフルエンザ等対策特別措置法に基づく初の「緊急事態宣言」を発令しました。期間は1か月、対象地域は東京、埼玉、千葉、神奈川、大阪、兵庫、福岡の7都府県でした。4月17日に対象地区は7都府県から全都道府県に拡大されました。政府は感染拡大抑制のために、マスクの着用だけでなく、教育機関の授業中止、飲食店の営業自粛、観光客の観光自粛、公共交通の利用自粛、スポ-ツや文化活動の自粛など、全国規模の外出自粛を要請してきました。しかし医療機関は感染患者の受け入れのため病床数を拡大していますが、保健所による感染検査施設の設置は進まず、いくつかの病院では院内感染が発生しています。医療崩壊や介護崩壊を防止するために、日本国民はこれまで政府の自粛要請によく協力してきました。幸い5月6日の時点で感染者数は減少傾向を見せており、一部の地域の外出制限は解除されました。しかし東京都、北海道、石川県での非常事態は継続されており、国民の不安はまだ続いています。集団免疫が獲得できていないため、第二、第三の流行の可能性があるからです。
日中自宅で過ごしていると、新型コロナ関連のネット情報やテレビ番組が数多く報道されています。しかしウイルス感染症に対する科学的な理解を深める番組は殆どありません。マスコミは連日感染者数を報道していますが、具体的な治療内容は報道されていません。自粛要請で仕事を解雇されて、食費を減らさなければならない人も多く発生しています。多くの人は連休中に帰省することさえできなくなっています。地方自治体はすべての公園の駐車場を閉鎖したために、公園を自動車で利用する人は、健康のために公園で散歩することもできなくなりました。
このような社会的・経済的な停滞が長期化すると、国民の生活、健康、教育が疲弊していきます。政府は、この緊急事態にマスコミや支援給付金を利用して権力を強化し、国民を一方的に監視・管理する法律を成立させることもできます。そうなればたとえ感染者が減少しても一度成立した法律は元に戻らず、民主的社会が崩壊する恐れもあります。国家が新型ウイルスを合成し、ウイルス兵器と解毒剤を開発している可能性もあります。
私たちは、
1) 感染症を科学的に理解し、感染症を回避する。
2) 発熱した場合には、適切に行動する。
3)適切な食事や会話や運動をして、心身の健康維持に努める。
4)政府や自治体に合理的な政策を求め、私たちの自由と生活を守る。
5)ウイルスと共存してゆける社会を構築する。
といった新たな課題を実行していかなければなりません。この5つの課題について考えていきたいと思います。
死体粒子が人間を死体に変える
最近、コロナ感染拡大ニュースの影響で手洗いをする事が多くなりました。手洗いと消毒が感染防止に効果的であることを初めて示したのはハンガリー人のゼンメルワイス産科医師(1818ー1865)です。
ゼンメルワイス医師はウィーン総合病院の隣接する第一産科と第二産科の産婦の産褥熱の死亡率が10%と3%と異なる原因に悩んでいました。彼は第一産科は検視解剖を行う医学生、第二産科は解剖をしない助産婦が出産に携わっていることに注目し、死体に付いている微粒子が医師の手によって産婦に付着する事が原因ではないかと考えました。1947年に同僚のコレチュカ医師が検体解剖時にメスで腕を傷つけたことが原因で高熱を出して死亡したことを知り、自説を確信します。
彼は、産科医たちに石鹸とブラシでの手洗いの後に解剖台の臭い消しに使われていたさらし粉(次亜塩素酸カルシウム)で消毒することを義務付けました。これによって、第一産科の死亡率は2%以下に低減し、消毒の効果は実証され、1861年にゼンメルワイスは消毒法の論文を発表しました。
しかしウィーン医師会の重鎮たちは、産婦死亡の原因が自分たちにあった事を受け入れられず、ゼンメルワイスを病院から追い出しました。彼は病理学者ウィルヒョウにも批判されてしまいます。「死体粒子が人間を死体に変える」という考えは、余りに非科学的だと思われたからです。
故郷に帰ったゼンメルワイスは病院の衛生状態を改善し多くの産婦を救い実績を残します。1864年にパスツールが病原菌による感染説を提唱するまで、多くの医師はゼンメルワイスの考えを受け入れられませんでした。
ゼンメルワイスは多くの産婦を死なせてきた罪悪感があり、彼の批判者たちと10年間以上言い争いをして疲れ果ててしまいます。最後は精神病院に入れられて、そこでの怪我が原因で47歳の若さで死亡します。原因がはっきり分からなくても、効果的な予防策を提唱した者には高い評価を与えるべきだという教訓が残りました。
生物の活動メカニズムについて
私たちは炭水化物を食べてエネルギ、すなわちATP(=Adenosine TriPhosphate)を生成して活動しています。1939年にEngelhardtらによって、筋収縮のタンパク質であるミオシンがATPを加水分解することが発見され、1942年にセント=ジェルジによってATPが筋収縮に関わるエネルギ源であることが解明されました。ATPはリボ-スの両側にアデニンと3リン酸が結合した構造をしています。
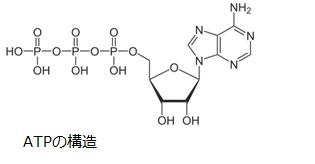 生体内では、ATPにリン酸1分子が離れたり結合したりすることで、エネルギの放出・貯蔵、あるいは物質の代謝・合成が行われています。ATPは加水分解によりエネルギを発生させます。酵素反応がATPの加水分解反応と共役することで、物質の代謝・合成が行われるのです。すべての真核生物がATPを直接利用しているため、ATPは生体のエネルギ通貨とも呼ばれています。
生体内では、ATPにリン酸1分子が離れたり結合したりすることで、エネルギの放出・貯蔵、あるいは物質の代謝・合成が行われています。ATPは加水分解によりエネルギを発生させます。酵素反応がATPの加水分解反応と共役することで、物質の代謝・合成が行われるのです。すべての真核生物がATPを直接利用しているため、ATPは生体のエネルギ通貨とも呼ばれています。
・ATP+H2O → ADP(アデノシン二リン酸)+ H3PO4(リン酸)
・ΔG°’ = −30.5 kJ/mol (=−7.3 kcal/mol) 標準自由エネルギ変化
細胞内では、ATP濃度はADPの10倍程高く、リン酸濃度も標準状態の1%以下であるため、細胞内の環境ではATPの加水分解に伴って放出される自由エネルギは−10〜−11 kcal/mol にもなります。
糖からATPはどのように産出されるのでしょうか?
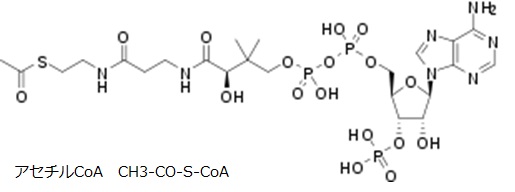
炭水化物は胃腸で消化されて糖となります。糖は腸で吸収され血液と共に各細胞に送られ、細胞質内の解糖系で分解されてピルビン酸(CH3-CO-COOH)になります。嫌気的条件下ではピルビン酸は乳酸になります。好気的条件下ではピルビン酸は、CO2(=ピルビン酸のカルボキシル基に相当)を排出し、アセチル基(CH3CO-)になり、脱水素酵素においてNAD+を還元して、補酵素(HS-CoA)と不可逆的に反応し、
・CH3-CO-COOH+NAD+ → CH3-CO-S-CoA+CO2+NADH+H+
アセチルCoA(CH3-CO-S-CoA)を生成します。反応にはビタミンB1が必要です。これは不可逆反応なので、動物は脂肪酸から糖を合成できません。脊椎動物の細胞では糖から乳酸になるのは 4% 程度で、殆どは好気的にアセチルCoAを生成します。脂肪やたんぱく質も分解されてアセチル CoAとなってTCA 回路に入り、最終的に二酸化炭素 にまで酸化されます。過剰のアセチルCoAは中性脂肪を生成するため、アセチルCoAの代謝を抑制することで動脈硬化、高脂血症を防ぐことができます。アセチルCoAはADPに2つのペプチド結合を有する側鎖がついた構造をしています。
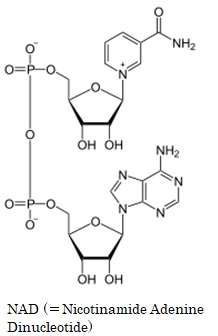
 NAD (=Nicotinamide Adenine Dinucleotide) は ニコチンアミド・アデニン・ジヌクレオチド) と呼ばれる電子運搬体です。NADは2つのHを同時に引き抜き、自分がNADHになりつつ水素イオンH+を放出します。NADの酸化還元電位は‐320 mV と低く、異化代謝系で比較的大きなエネルギが解放される場合に、酵素反応に共役して脱水素反応を担います。NADはアデノシン・モノリン酸にニコチンアミド・リボ-ス・リン酸が酸素を介して結合した構造をしています。
NAD (=Nicotinamide Adenine Dinucleotide) は ニコチンアミド・アデニン・ジヌクレオチド) と呼ばれる電子運搬体です。NADは2つのHを同時に引き抜き、自分がNADHになりつつ水素イオンH+を放出します。NADの酸化還元電位は‐320 mV と低く、異化代謝系で比較的大きなエネルギが解放される場合に、酵素反応に共役して脱水素反応を担います。NADはアデノシン・モノリン酸にニコチンアミド・リボ-ス・リン酸が酸素を介して結合した構造をしています。
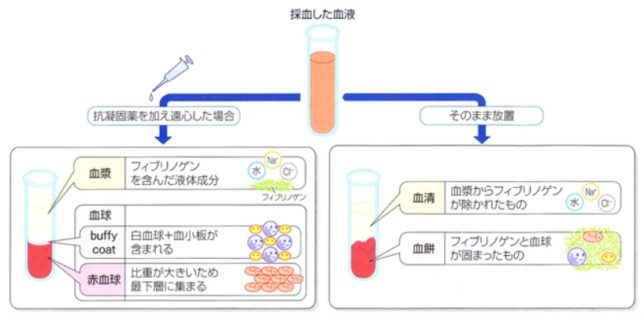
血清(serum)と血漿(plasma)の違いは何でしょうか?
血清と血漿の違いは,全血から細胞成分を取り除いたものの中に凝固因子(フィブリノゲン)が含まれるかどうかにあります。フィブリノゲンとは、血液凝固因子の第Ⅰ因子で、血液凝固の最終段階でフィブリンという水に溶けない網状の線維素となり、血球や血小板が集まってできた血栓の隙間を埋めて、血液成分がそこから漏れ出さないようにしています。
血漿とは抗凝固剤を加えて遠心分離した上清み液で、凝固因子を含みます。抗凝固剤とは血液を凝固させない化合物です。血清は抗凝固剤を加えずに放置した上清み液で、凝固因子を含みません。血漿は凝固反応を起こしていない成分ですから、体内を流れていた時の状態を維持しています。血漿の場合は抗凝固剤に何を用いるかによって更に分類されます。
フィブリノゲンは肝機能検査としても用いられます。これはフィブリノゲンが肝臓で合成されているためで、肝硬変や肝臓がんで肝臓の合成能力が低下すると低値を示します。さらに感染症や急性心筋梗塞などの疑いがあるときにも行ないます。フィブリノゲンは、体内に炎症や組織の変性が生じると血液中に増加して高値を示します。フィブリノゲンが何らかの原因で増加すると、体のいろいろな場所で血栓ができやすくなります。
多種類の抗体はどのように作られるのでしょうか?
抗体は白血球のB細胞で作られ、おもに血液など体液中に存在します。リンパ球のB細胞が抗体を作ると同じ異物が再び侵入したとき、簡単に撃退できるようになります。これが免疫作用です。B細胞が作る抗体の種類は100億を超えます。抗体はすべてY字型の構造をしており、左右に開いた腕の先で抗原に結合します。抗体のアミノ酸の並び方は2万数千個の遺伝子によって決められています。2万数千の遺伝子から、100億の抗体をどうしたら作れるのかを解明したのが、利根川進教授です。
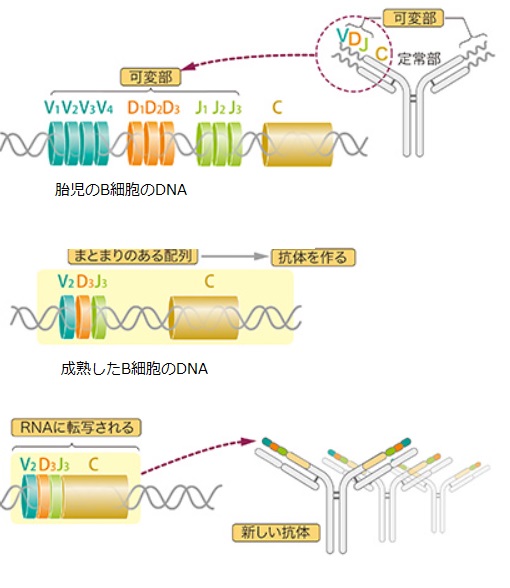 抗体の腕のたんぱく質をコ-ドする遺伝子領域には、可変なVDJ遺伝子領域と固定領域Cがあります。VにはV1V2V3・・があります。成熟したB細胞のDNAには例えばV2D3J3Cという遺伝子配列が決定しています。この配列をRNAが読み取り、抗体のたんぱく質が合成されます。VDJの組み合わせの仕方が沢山あるので100億種類もの抗体を作ることができるのです。当時DNAに書き込まれた遺伝子情報は一生変わらないと考えられてきました。しかし、1976年に利根川博士は「B細胞だけは自らの抗体遺伝子を自在に組み替えて、無数の異物に対応する無数の抗体を作ることができる」ことを証明したのです。
抗体の腕のたんぱく質をコ-ドする遺伝子領域には、可変なVDJ遺伝子領域と固定領域Cがあります。VにはV1V2V3・・があります。成熟したB細胞のDNAには例えばV2D3J3Cという遺伝子配列が決定しています。この配列をRNAが読み取り、抗体のたんぱく質が合成されます。VDJの組み合わせの仕方が沢山あるので100億種類もの抗体を作ることができるのです。当時DNAに書き込まれた遺伝子情報は一生変わらないと考えられてきました。しかし、1976年に利根川博士は「B細胞だけは自らの抗体遺伝子を自在に組み替えて、無数の異物に対応する無数の抗体を作ることができる」ことを証明したのです。
抗凝固剤の種類と作用について
採血をされているとき、看護師が採血管を何本も使い、採血管の長さやふたの色が異なっていることに気づきます。採血管には、検査目的によって異なる種類の抗凝固剤が入っています。抗凝固剤が入っていない採血管はプレ-ン管と呼ばれ、生化学・内分泌・感染症・自己抗体・腫瘍マーカー検査などに用いられます。抗凝固剤にはヘパリン、EDTA、クエン酸、NaF解糖系阻害剤などがあります。
ヘパリンはトロンビン(Ⅱa因子)やXa因子等の活性型凝固因子の作用を抑制する抗凝固剤です。ヘパリンリチウムは生化学検査、主にNa・K・Clなどの電解質、血液pH、染色体分析、リンパ球培養やコレステロールなどの脂質を測定する検査で用いられます。
EDTAはエチレンジアミン四酢酸(ethylene diamine tetraacetic acid)という二価のイオンのキレ-ト吸着剤です。EDTAは、生化学検査を阻害するので、血球観察や血液学的検査つまり赤血球・白血球・血小板の数やヘモグロビン濃度を測定する検査で用いられます。EDTAを使うと、血液の凝固因子のひとつであるCa2+と非可逆的に結合し、血液が凝固しなくなります。
クエン酸ナトリウムは血液の凝固作用を検査するのに用いられます。クエン酸ナトリウムはCa2+と可逆的に結合します。検査時には血液とクエン酸の混合比を9:1に固定します。採血保管時は凝固系を止めた上で、後で凝固系の測定を行います。
NaFは血糖値の正確な測定に用いられます。NaFはCaを除去し、解糖系の最後のステップを担うエノラーゼを阻害し、グルコースの消費を止める作用があります
真空管採血の場合、1本目の採血管には針を刺した時に流出する組織液が混入し、凝固しやすくなります。そのため1本目には凝固しても構わない生化学に分注します。2本目以降はシリンジ採血と同じ順番になり、凝固しては困るものから順に採血します。また4〜5回の転倒混和も忘れずに行います。激しく振ると溶血してしまうので緩やかに振ります。
生化学(1本目)→凝固(2本目クエン酸)→電解質(3本目ヘパリン)→血算(4本目EDTA)→血糖(5本目NaF)→その他の抗凝固薬なしのプレーン管(6本目)の順番になります。血算とは血球算定検査の略語です。
血液検査は病気の有無の診断だけでなく、疾病の予防や栄養状態の改善にも役立てることができます。血液検査の結果を理解できるようになることは重要になってくると思います。
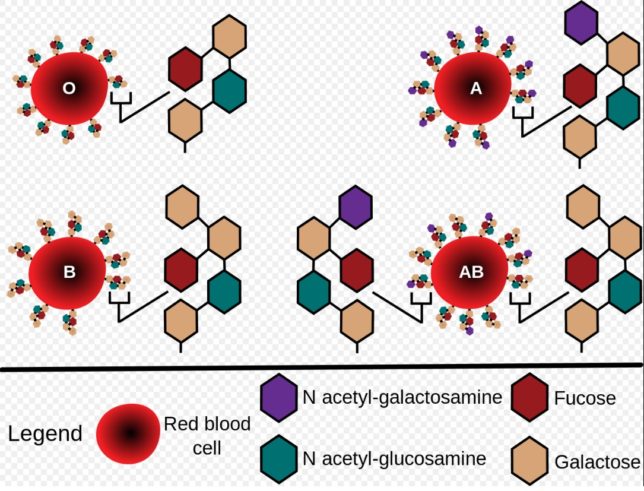
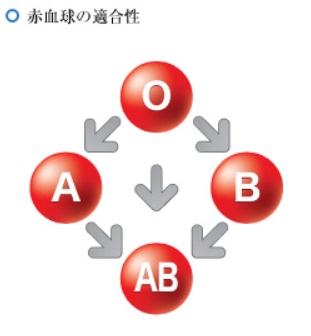
血液型の違いは何に起因するのでしょうか?
血液型は、赤血球の表面にある糖鎖の違いに起因します。O型の人は、ガラクト-スとNアセチルグルコサミンとカラクト-スの3個の糖がつながった糖鎖を持っています。A型の人はO型の3個の糖に加えてA型になる糖(Nアセチルガラクトサミン)を1個持っていて、B型の人はO型の糖に加えB型になる糖(ガラクト-ス)を1個持っています。つまりA型、B型のもとになっているのはO型です。AB型はA型とB型の糖鎖をそれぞれ持っています。
なぜ血液型が存在するのでしょうか?
血液型が存在する理由は、21世紀になってからウイルスの蔓延を防ぐためだと考えられています。ウイルスは細胞外に出るときに細胞表面の糖鎖構造をまといます。これには各血液型の特徴が刻まれています。それがまた別の身体に侵入すると、異なる血液型の糖鎖構造がウイルスと一緒に身体に入ってくることになり、抗体が集中攻撃するので、感染し難くなるというのです。血液型の存在は、種の絶滅を回避するためのリスクヘッジになっています。
ABO型血液型を発見した人は誰でしょうか?
ABO型血液型を発見した人はオーストリアの病理学者カール・ラントシュタイナー(Karl Landsteiner, 1868年~ 1943年)博士です。ラントシュタイナーは1900年に血液の凝集実験を行い、ABO型血液型を発見しました。1922年にユダヤ人迫害を逃れるために渡米し、1930年に血清学および免疫化学への貢献によりノーベル医学・生理学賞を受賞しました。1940年には弟子のウィーナーとともに新たな赤血球抗原である「Rh抗原」を発見します。ユーロ導入以前の1000シリング紙幣には1997年以降、彼の肖像画が描かれていました。
ABO型血液型発見の経緯
1889年に北里柴三郎(1853-1931)は破傷風菌の純粋培養に成功し、翌年、ベーリングと共に破傷風菌の毒素を無力化する「抗体」を発見し、血清療法を確立しました。ラントシュタイナーが凝集実験を行ったのは、その抗原抗体反応がほぼ解明された時期にあたります。
ラントシュタイナーは、イギリスの病理学者シャタックの「肺炎患者の血球と別人の血清を混ぜていた際に凝集があった」という報告を聞いて、これが正しければ肺炎の診断に利用できないかと考え、追試を行いました。そこで自分を含む22人の健康な同僚の血液を血球と血清に分けて互いに混ぜ合わせる実験を行ったのです。当時は細菌学が全盛で、新しい細菌がしばしば発見されていました。血液の凝集が肺炎菌などの微生物によるものである可能性もありました。そこでまず健康な人の血液で実験を行い、赤血球と凝集反応を起こす抗体が別人の血清に含まれている可能性を調べたのです。
実験の結果、血液の凝集反応は健康な人同士でも起こりうる生理的現象であり、肺炎診断には使えないことが分かりました。しかし凝結には規則性があり、そのパタ-ンはA型とB型とO型の3つに分類できることが分かりました。これは実験対象者にはAB型の人がいなかったからでした。AB型は1902年に同僚の研究者によって発見されました。ちなみにラントシュタイナー博士の血液型はA型でした。血漿中の抗体がグループ外の血球にある抗原を敵とみなして攻撃した結果、凝集が生じることが解明されたのです。これによって運を天にまかせるような輸血が科学に基づく安全な輸血に変わりました。科学の偉大な発見の多くは予期しない実験結果によるものなのです。
残念ながら、発表当初は基礎医学分野の地味な論文として受け止められ、大きな反響はありませんでした。しかし1910年ごろ、アメリカのモスらが、輸血の死亡事故の主な原因は、ラントシュタイナーが指摘している血液型不適合によるものであると宣伝したことにより、血液型を輸血に応用する動きが急速に高まり、輸血の死亡事故は激減しました。戦争では輸血は兵士の命を救う技術になりました。
血液型について
平日の8時15分からテレビ東京で韓国ドラマが放映されています。人を寄せ付けない天才女性外科医が病院船の人たちの優しさに触れて心を開いて行くというドラマです。先日は病院船の乗組員が、銃弾で撃たれたマフィアのボスを救うために献血をするシ-ンがありました。ボスの血液型はB型だったので、乗組員はB型とO型の人は輸血をして下さいと頼まれていました。
血液を取り出して静置しておくと赤血球と薄黄色の血漿(けっしょう)に分離します。血漿には抗体が含まれています。免疫を担う抗体は異物と反応し、異物は除去されます。A型の血液をB型の人に輸血すると凝縮が生じてしまいます。これはB型の人の抗体がA型の赤血球(抗原)を異物と見なして抗原抗体反応を生じさせるからです。ABO血液型は、赤血球の表面に突き出ている糖鎖と血清中のY字型のIgM抗体(たんぱく質)で決まります。A型の人はAタイプの糖鎖とBタイプの抗体を持っています。B型の人はBタイプの糖鎖とAタイプの抗体を持っています。凝縮はA型の血液中の赤血球のAタイプの糖鎖が、B型の人の血清中のAタイプの抗体と結合するために生じます。
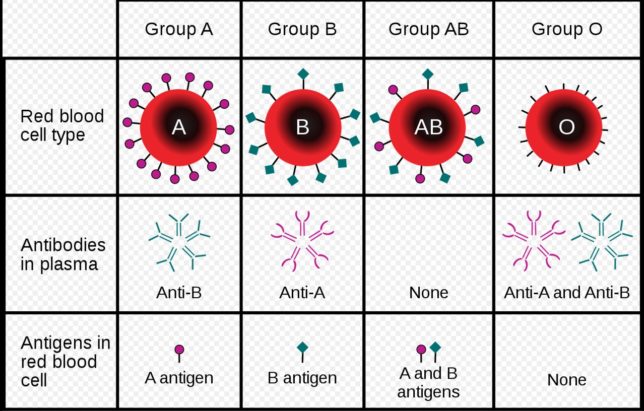
一方O型の人はAタイプやBタイプの糖鎖を持たず、AタイプとBタイプの抗体をもっています。O型の血液をそのままB型の人に輸血すると、O型の血漿中のBタイプ抗体がB型の人の赤血球のBタイプの糖鎖と結合するので、凝縮反応が起きてしまいます。O型の血液をB型の人に輸血する場合は、予め遠心分離機を用いてO型の血液から血漿を除去し、O型の赤血球だけB型の人に輸血します。O型の赤血球にはAタイプやBタイプの糖鎖がないので、B型の人のAタイプの抗体との反応は生じません。しかし血漿除去は完全ではないので、輸血は基本的には同じ血液型の人の間で行われます。
ちなみにAB型の人はAタイプとBタイプの糖鎖を持ち、AタイプやBタイプの抗体はありません。AB型の人はAB型の人にしか輸血してもらえません。
出産時の赤ちゃんの低体温と低血糖が発達障害児を生む
産科麻酔医である久保田史郎氏は、高インスリン血症児を寒い分娩室でカンガルーケアと完全母乳で管理すると、赤ちゃんは確実に低血糖症に陥り、脳に永久的な神経細胞障害を引き起こすと警告しています。重度の場合は心停止や脳障害が生じます。中度の低血糖の場合は、成長後に発達障害として現れると主張しています。低血糖によりグリア細胞が損傷を受け、ニュ-ロンにおいてグルタミン酸による情報伝達が過剰になるため、発達障害の症状が現れると考えられます。発達障害の原因が不明であった理由は、低血糖症の症状が表に出ないため、周産期側からの調査研究が十分行われてこなかったからだそうです。久保田医師は、2015年3月15日に自民党本部で開催された障害児問題調査会で、厚生省は新生児の低体温症、低血糖症、低栄養症、脱水症を防ぐための管理をすべきであると警鐘を鳴らしています。
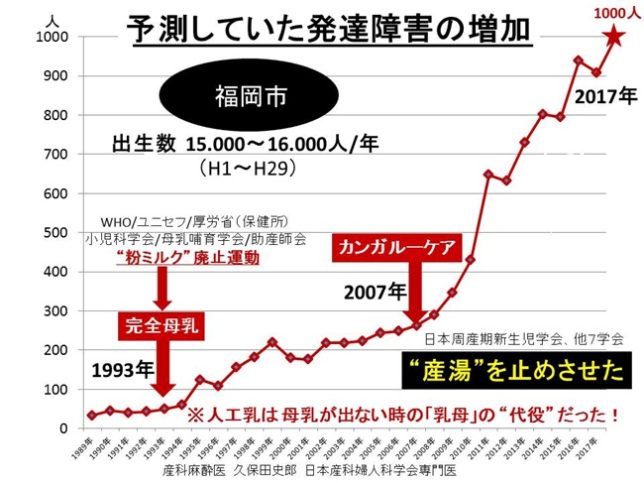 福岡市における発達障害の発生件数は、50件/年で推移していましたが、完全母乳が導入された1993年から上昇し、2007年には280件/年に達しました。発達障害の発生件数はカンガル-ケアが導入された2007年から急増し、2018年には1000件/年に達しました。産院によって発達障害児の発生件数は大きく異なることも分かりました。2500g以下の未熟児は、出産直後に保育器で体温管理、酸素濃度管理、水分・栄養分管理が行われてきたために、発達障害の増加は見られていないことが分かりました。30年間、久保田産婦人科麻酔科医院では15000人の赤ちゃんが誕生しましたが、発達障害児の発生は極めて少ないということです。このことから周産期管理が発達障害の大きな要因になっていることが明らかになりました。周産期管理の向上により、NICUに入院する赤ちゃんは激減するでしょう。
福岡市における発達障害の発生件数は、50件/年で推移していましたが、完全母乳が導入された1993年から上昇し、2007年には280件/年に達しました。発達障害の発生件数はカンガル-ケアが導入された2007年から急増し、2018年には1000件/年に達しました。産院によって発達障害児の発生件数は大きく異なることも分かりました。2500g以下の未熟児は、出産直後に保育器で体温管理、酸素濃度管理、水分・栄養分管理が行われてきたために、発達障害の増加は見られていないことが分かりました。30年間、久保田産婦人科麻酔科医院では15000人の赤ちゃんが誕生しましたが、発達障害児の発生は極めて少ないということです。このことから周産期管理が発達障害の大きな要因になっていることが明らかになりました。周産期管理の向上により、NICUに入院する赤ちゃんは激減するでしょう。
米国では発達障害児の急激な増加原因の全国調査では、基準値の低下や被験者の増加による見かけの増加は4割程度であり、残りの6割は正味の増加であると報告されていました。米国カルフォルニアでは1975年に完全母乳運動が推進され、それ以来、自閉症児や発達障害児が増加しています。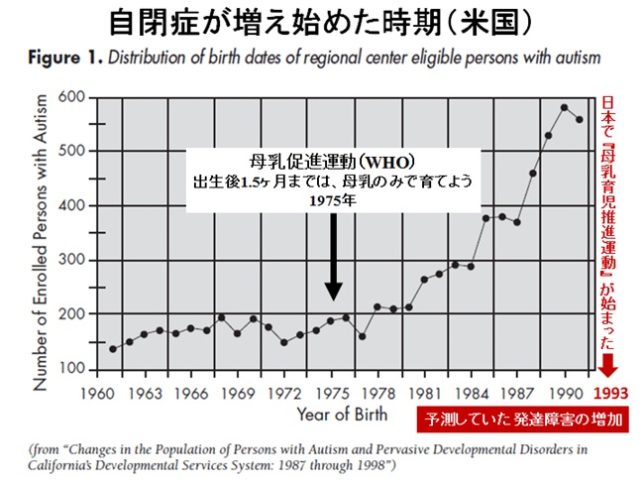
日本においては1993年以前の発達障害は遺伝の影響や環境の化学物質の影響が考えられます。しかしここ27年間で増加している発達障害の原因は遺伝や添加物やワクチンの影響によるものではないと考えられます。
発達障害は遺伝病説が根強くありますが、福岡市立こども病院の小児神経医グループと日本自閉症協会長 山崎晃資先医師(精神科医)は、周産期側に問題があると指摘しています。発達障害児防止策は国の最重要課題ですが、周産期側から調査をしようとする動きは全くありません。
どうして低体温は赤ちゃんにとって良くないのでしょうか?
生まれてきた赤ちゃんは、放熱を防ぐ為に手足の末梢血管を持続的に収縮させます。この時、カテコラミンという血管収縮ホルモンが分泌されます。ところがカテコラミンは肺血管も同時に収縮させてしまうのです。肺動脈が収縮すると肺に入る血流量が減少し血圧が上がり、酸素不足になります。寒さで足の血管が開かないと、心臓に帰ってくる血流量も減少し、新生児は呼吸困難になり、赤紫色になります。これはチアノ-ゼ(低酸素症)といいます。酸素不足はATP産生を抑制し、脳に致命的な損傷を与えます。
出産直後の赤ちゃんは血糖値が低くなっています。寒さで血流量が減少すると、脳に供給される血糖量が減少してしまいます。脳に供給される酸素と糖が減少すると、脳の神経細胞を保護するグリア細胞などに致命的な損傷を与えてしまいます。また低体温になると腸の栄養吸収が低くなり、体が温まらなくなります。低体温になると肝臓の糖新生が低下し、血糖値が低下します。低体温と低血糖の悪循環が生じやすいのです。
分娩室の温度は25℃程度で赤ちゃんにとっては低温環境です。出生時から1時間で赤ちゃんの中枢体温は36℃まで下がります。手足の深部体温は30℃まで下がり、5時間後でも34℃以下にばらつきます。これは冷え性の状態です。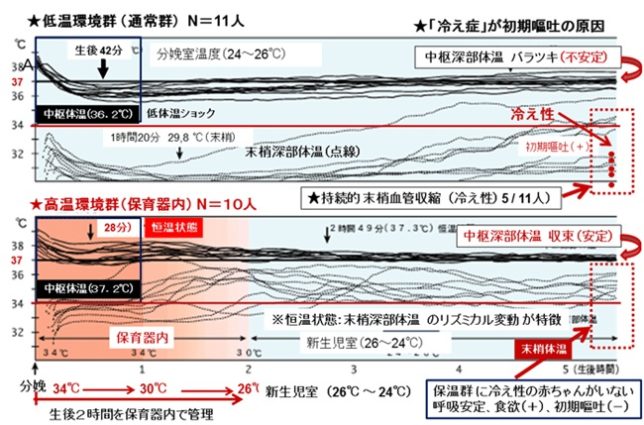
産科麻酔医師の久保田先生によると、赤ちゃんの本来の体温である37℃にするには、赤ちゃんを保育器に入れて、出産直後の最初の1時間は34℃、次の1時間は30℃で管理し、それ以降は新生児室で26℃に管理するのがよいそうです。出産後の赤ちゃんの中枢体温は37℃以下になりません。手足の深部体温は5時間後に34℃~36℃に保たれます。赤ちゃんが十分栄養を取れるようになれば、次第に自分で適正体温を維持できるようになります。ただし赤ちゃんに産着を着せ過ぎない注意が必要です。着せ過ぎは熱中症を引き起こすからです。
低血糖の問題点は何でしょうか?
出産直後の赤ちゃんは飢えと寒さを覚えています。飢えを感じているときは血中のグルコ-ス(血糖)濃度が低い低血糖状態になっています。グルコースは脳の活動だけでなく神経細胞の形成のATP源としても重要な物質ですから、出産時のグルコースの低下は脳に大きな障害を残します。
通常胎児は母親から糖を貰うので低血糖症になりません。胎児の血糖値は、胎盤の働きで、母親の血糖値より20mg/dl(デシリットル)程度低くなっています。胎児は全身が38℃の環境にいるので血流がよく、脳関門は完成していないので、血糖値は低めに設定されています。母親の典型的な血糖値は100mg/dlですから、胎児の血糖値は80mg/dlになっています。
生まれてくる赤ちゃんは寒い分娩室で震えて熱を出します。その熱は血糖を消費することで発生します。臍帯を切り離すと暖かい血液は流れてきません。赤ちゃんの血糖値は徐々に低下し、1時間目の血糖値は80mg/dlから40~50mg/dlまで低下します。低血糖になると痙攣や無呼吸発作をおこすこともありますが、まったく症状がないこともあります。しかし出産時に症状がなくても、低血糖は脳に後遺症を残すことがあります。35mg/dlより低くなると赤血球が糖不足で崩壊してしまいます。脳の保護のためには、少なくともこの最低値が40mg/dlより低くならないことが重要です。
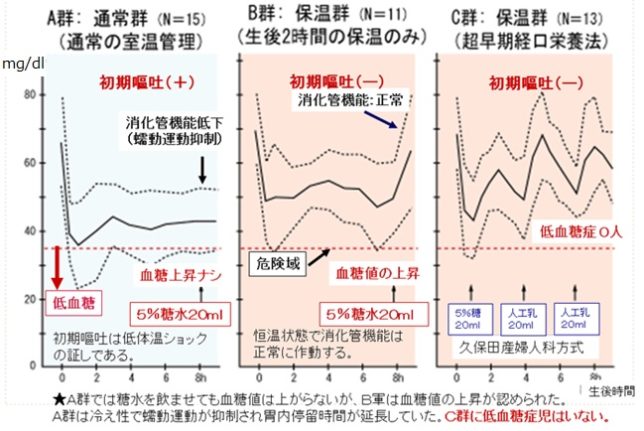
久保田医師の新生児の周産期管理方式では、出産直後に34℃の保育器に入れているので、生後1時間の血糖値は50mg/dlに下がりますが、生後1時間に30℃に変更し、新生児に5%の糖水20ml~25mlを与えるので、血糖値は60mg/dlに回復します。生後2時間以後は26℃にして、生後4時間で人工乳20mlを与え、3時間ごとに人工乳20mlのペースで与えると、血糖値は出産直後の値60~70mg/dlで安定させられます。これを超早期経口栄養法といいます。赤ちゃんは糖水を与えられると泣き止み、よく飲みます。これだけで発達障害児の発生を予防できるとは驚きです。
肥満妊婦から生まれた赤ちゃんや未熟児(低体重児)には低血糖症が発症することがあります。しかし正常出産で生まれた赤ちゃんの血糖値が40mg/dlより下がることは殆どないと考えられていました。しかし出産直前のお母さんの血糖値が高いと、血中インスリン濃度が高くなります。生まれてくる赤ちゃんは血糖値を下げるために膵臓からインスリンを分泌させ、インスリン濃度が高まります。これを高インスリン血症児と言います。母親のインスリンは胎盤で防御され、胎児にはいきません。
インスリン2分子は肝臓の細胞のインスリン受容体に結合し、細胞内部にシグナルを伝達して、糖を取り込むたんぱく質GLUT1を細胞表面に移動させます。このようにしてインスリンによって血液中のグルコ-スが肝臓に取り込まれるので、血糖値が下がります。
飽食の日本では出生する赤ちゃんの10%~20%は高インスリン血症児となっています。高インスリン血症は赤ちゃんの低血糖症を加速してしまうのです。母乳は体内でグルコ-スとガラクト-スに分解され、ガラクト-スは肝臓でグルコ-スに変換されます。母乳を早く赤ちゃんに与えることが低血糖を防ぎます。
低体温の場合、赤ちゃんは筋肉を緊張させて体温を上げようとします。こうした産熱亢進は血糖を消費するために低血糖を引き起こします。低血糖が進むと筋肉を緊張させられなくなるので、産熱亢進が低下し、体温が下がります。低体温と低血糖の悪循環が生じます。低体温による肝血流の減少も、糖新生を低下させ、低血糖を引き起こします。
草食動物の脳はどうして大きくならないのか?
草食度物は球根(芋)や茎や葉を食べるので、グルコ-スが脳に供給されていると思うかもしれません。例えばウシなどの反芻動物は、細菌の力を利用して、前胃(ル-メン)の中で砕いた食物繊維やデンプンを酪酸やプロピオン酸に分解し、ルーメン壁から吸収することによって、エネルギの80%を得ています。酪酸はケトン体の前駆体であり、脳はケトン体をエネルギにすることができます。ケトン体とはヒドロキシ酪酸や、アセト酪酸などのことです。
ウシは、タンパク質を分解してできる尿素を唾液にまぜて、ル-メンに戻して細菌の窒素源にしています。増殖した細菌は4番目の胃で消化され、牛はエネルギとアミノ酸などの栄養を得ることができます。つまり草食動物は殆どデンプンをブドウ糖に分解していないので、草食動物の脳には危険なグルコ-スがあまり供給されていないのです。ウシも呼吸をするので、酸素を運搬する赤血球を養うために、ヒトの臍帯血の血糖値(35mg/100dL)程度のブドウ糖が必要です。しかしウシの血糖値は~50mg/100dL程度であり、ヒトの血糖値100 mg/100dLより低い値になっています。このように草食動物の脳には過剰なグルコ-スが来ないので、脳が大きくならなかったと考えられます。
ヒトの大脳はどうして大きいのか?
焼き芋は大量のグルコ-スを脳に供給したと考えられます。ヒトの脳は大量のグルコ-スからニュ-ロンを守るために、グリア細胞を増やさなければならなかったのです。つまり焼き芋によって、ヒトの大脳は大きくなったと考えられます。
加熱により食物の消化が良くなったので、ヒトの腸の長さも短くなり、体型がスリムになり、歩き方も洗練されてきたでしょう。広域を移動して、果実や獲物を取ることもできるようになったでしょう。グルコ-スは肝臓だけでなく皮下脂肪として蓄えられるようになったので、体毛が減りました。暑い中でも歩けるように、汗腺(エポクリン腺)を発達させたと考えられます。
ヒトの脳は体重の2%の重量しかありませんが、25%のエネルギを消費しています。脳のエネルギ消費量の90%は、グリア細胞ではなく、ニュ-ロンが消費しています。筋肉は絶えず分解されて脂肪として肝臓に蓄えられ、肝臓は絶えず脂肪を分解しグルコ-スを脳に送っています。血糖値を抑制するために大量のインスリンが放出されます。インスリンは成長ホルモンなのでグリア細胞が増殖します。グリア細胞が増殖するとニュ-ロンの接続数や電気伝達速度が増大し、エネルギ消費量が増えます。人間のエネルギの半分は肝臓と脳で消費されています。
今回、ヒトの本質が焼き芋を食べるサルであることを説明しました。驚くべきことではありますが、分かってしまうと当たり前のことかもしれません。森林を焼き尽くし、石油を消費するのは、人間の本性と関わりがあることなのですね。
グルコ-スとデンプンについて
グルコ-スは環状の有機物ですが、1%ほどは鎖状になっており、先端に反応性の高いアルデヒド基(-CHO)を有しています。これがタンパク質のNH2基と容易に反応しシッフ結合するので、タンパク質は糖化により劣化していきます。赤血球は、狭い毛細血管を通るために核やミトコンドリアがないので、栄養源にブドウ糖を必要とします。赤血球の寿命が4か月しかなのには、ブドウ糖がヘモグロビンを劣化させるからです。
胎盤はブドウ糖を遮断しており、子宮内の胎児には、酪酸などのケトン体の形でエネルギが供給されています。胎盤によって胎児の脳はブドウ糖から守られているのです。もちろんニワトリの卵の中にもブドウ糖は含まれていません。
200万年前に人類は、山火事の後、芋の根が食べやすくなっていることに気づいたのでしょう。土に芋を浅く埋めて、木の葉で覆い、その上で焚火をすることで、芋を加熱して食べる方法を思いついたのでしょう。芋は重要な食糧です。現在の狩猟採種生活民といえども、食料の7割がたは芋や木の実などを食べて生活しています。芋はデンプンですが、生のままでは消化がよくありません。加熱することでデンプンがアルファ化し、食べられるようになります。
デンプンはグルコ-スがグルコシド結合で連なった有機物です。デンプンの直鎖部分(アミロ-ス)は、グルコースがα1-4結合で連なったものです。アミロペクチンは分枝があるデンプンで、分岐は直鎖の途中からグルコースのα1-6結合によるものです。もち米はアミロペクチンが多いため、不透明な白色をしています。
天然のデンプンは、βデンプンと呼ばれ、結晶状態にあります。加熱されたデンプンは、αデンプンと呼ばれ、糖鎖間の水素結合が破壊され糖鎖が自由になった状態にあります。α-グルコース分子が直鎖状に重合している部分は、水素結合によりα-グルコース残基6個で約1巻きのラセン構造になっています。また、ラセン構造同士も相互に水素結合を介して平行に並び、結晶構造をとります。
ヒトの脳について
ヒトの脳の発達はサルとは大きく異なっています。チンパンジを含めサルの脳容積は誕生時に75%あり、生後6か月で大人の大きさになります。それに対してヒトの脳容積は誕生時に23%しかなく、3歳で60%、6歳で90%、9歳でやっと大人の大きさになります。ヒトは脳の成長に合わせて、多くのものを学習していけるようになっています。
ヒトのニュ-ロン(神経細胞)は胎児期の5か月間で産生されます。その後は、ニュ-ロンを取り囲むグリア細胞が増殖を続けます。グリア細胞は、脳細胞の90%を占めており、ニュ-ロンを絶縁し、ニュ-ロンに栄養を供給しています。グリア細胞と赤血球はブドウ糖(グルコ-ス)を乳酸に変えてニュ-ロンに栄養を供給しています。ニュ-ロンはブドウ糖を避けるために、グリア細胞を必要としているのです。
ヒトの大脳はいつ大きくなったのか?
700~100万年前の猿人は、森林やサバンナで昆虫、果物、植物の根、小動物の肉などを採取し食べていたと考えられています。猿人は、顎が大きく、ガニ股でぎこちなく歩く印象があります。肉食動物に狙われてもさほど早く走れなかったでしょう。お互いに助け合って生き延びてきたのだと思います。
200~20万年前になると、原人が出現し、体型も寸胴型からスリム型になり、さっそうと歩く印象があります。顎や歯が小さくなります。草食動物を追跡し、肉食動物に武器や火で対抗できたと思われます。200~150万年前の50万年間に脳容積は400ccから900ccに増大します。ヒトの大脳は、食生活が変わることで、大きくなったのではないかと考えられます。
NHKの番組では、原人は石器を使って動物の遺体の肉や骨の髄を食べたので、脳が大きくなったと放映されていました。それならば、肉食動物の脳はどうして大きくならないのかという疑問が残ります。また直立歩行をして手で道具を作るようになったから大脳が大きくなったと説明されています。しかし進化論的には、大脳が大きくなったから、ヒトは道具を作り、言語を話すようになったと考える方が自然です。大脳の肥大化の原因は未だによく分かっていません。しかし近年、農学博士の林俊郎氏(1949年生)は、糖がヒトの大脳の肥大化を促進したのではないかと考えています。
レーシック手術とは
レーシックLASIK (=LAser in SItu Keratomileusis)は角膜の視力矯正手術です。レーシックは1990年、ギリシャのパリカリス博士によって考案されました。ケラトームという小さな刃物を使って角膜を円形に切り取りはがして、フラップという蓋を作り、角膜の内部にエキシマレーザを照射して、角膜を削って、蓋を閉めて手術します。レーシックは、1995年にアメリカのFDA(食品医薬品局)から認可され、急速に広まるようになりました。今ではフェムト秒レ-ザを用い、非接触でフラップを形成します。費用は片眼で15~30万円かかります。スポーツ選手や著名人がレーシックを受けたことにより、一般人の間でも広く受け入れられるようになりました。アメリカのプロゴルファの間には 2000年以降に視力矯正のためのレーザ治療を受ける人が急増しました。そのため眼鏡をかけたトップ・プレーヤーは居なくなりました。
白内障発症率が高まる60歳以上でのレーシックは推奨されません。レーシックの年齢制限は40歳までといわれます。まだ老眼の症状が現れてない場合でも、レーシック手術により焦点を矯正した結果、老眼の症状を感じやすくなることもあるため、手術前には十分な検査が必須です。老眼や白内障に備えて、レーシックの手術前の眼のデータを入手しておくとよいそうです。レーシックを受けた角膜は変化が生じているため、眼内レンズ度数のズレが生じやすくなるからです。
先月タイガ-ウッズ選手(43歳)のZOZOチャンピオンシップの復帰試合を見に多くのギャラリ-が詰めかけていました。タイガー・ウッズ選手は 1999年に視力改善の為のレーザ治療を受け、その後 2000年には素晴らしい成績を残しています。
レ-シックでは、矯正限度量を-6Dまでとし、充分な同意がなされた場合に限り、-10Dまでの範囲で手術が許可されます。ここで「D」は(Diopter:ジオプター)という屈折度数を表す単位です。裸眼でピントが合う距離をN(cm)として、「100÷N」で計算すると度数が出ます。例えば-10Dの場合は、裸眼でピントが合う距離Nが10cmという強い近視状態です。Nが20cmで-5Dとなり、中程度近視(3~6D)です。
近視の場合は-(マイナス)、遠視の場合は+(プラス)で表され、ともに数値が大きいほど遠視や近視の度合いが高くなります。10D以上に近視が進んでいる人は、充分な視力を得るために角膜を削る量が多すぎるので、レーシック手術を受けられないのです。タイガーウッズ選手の視力は-11.5Dという超強度近視だったので、レーシック以外のレーザ矯正治療を使ったのかもしれません。
白内障の手術
先日、家族が白内障の手術を受けたので、帰省し、病院への送迎と付き添いをしました。白内障とは、眼の水晶体が白濁し、視力が低下する病気です。原因は水晶体を構成するクリスタリンというたんぱく質が会合(結晶化)して、システィン結合で固定されるからです。
白内障(cataract)には加齢の他に色々な原因があり、糖尿病もその一つです。糖尿病患者はインスリンの働きが悪いため、水晶体内に取り込まれたブドウ糖がソルビトールに変質し、水分量の部分的増加やクリスタリンの会合によって、白濁するために白内障になると言われています。濁ると光が散乱してまぶしく感じるので、サングラスをすることがあります。
糖尿病患者は、可能なうちに白内障の手術をしておかないと、眼底が見えないので、糖尿病網膜症の発見が遅れ、失明するリスクがあります。網膜は酸素やブドウ糖が必要なので、出血を放置すると失明します。糖尿病患者は血管が詰まりやすいので、網膜は新生血管を生み出して、酸素や栄養の不足を補おうとしますが、この新生血管は脆いので出血しやすいのです。傷口のかさぶたが網膜を引っ張り、網膜を剥離させる恐れもあります。インシュリンを投与しながら、糖質制限を行うと、血糖値が低い状態が持続し、網膜が低酸素障害を受けて、ある日突然失明することも起こります。
水晶体の中身は交換・補充が利かないので、手術では白濁した部分を除去し、人工レンズを挿入します。20分くらいで終わる簡単な手術です。手術後は、眼を汚さないように注意して、毎日4回ほど点眼をして回復を待ちます。
<白内障手術の手順>
1)細いメスで黒目(角膜)と白目(結膜)の境目に3mm弱の創口を作ります。
2)眼内をジェル状の物質で満たし、作業が安全に行えるようにします。
3)水晶体を覆っている水晶体嚢(袋)前面を剥がして作業用の窓を作ります。
4)水晶体嚢の窓から、超音波棒を入れて水晶体を細かく砕き、吸い取ります。
5)切開創から小さく折り畳んだ人工のレンズ(眼内レンズ)を挿入します。
6)眼内からジェル状物質を抜き、代わりに水を満たし切開創を閉鎖させます。
白内障手術は長い歴史があります。1949年にイギリスのリドレー医師が人工水晶体(=眼内レンズ)を発明しました。更に、アメリカのケルマン医師が超音波乳化吸引装置を発明しました。現在では水晶体も切開可能なフェムトセカンドレーザーが登場しています。レーザ白内障手術は2008年にヨーロッパで最初の手術が行われ、既に世界の最先端医療機関では50カ国以上で導入されています。